|
Viimasel ajal on maailma meeli ärevil hoidnud viirushaigus SARS. Karm tõde viirushaiguste kohta kõlab, et mitte ainult SARS-i, vaid peaaegu mitte ühtegi viirushaigust ei saa rohtudega ravida, kui mõista ravi all haigustekitaja hävitamist. Ometi tervenevad inimesed nii nohust kui ka gripist ning terveks on saanud ka enamik SARS-i haigestunuid. Kuis siis nii?
Nimetus SARS tuleb ingliskeelsetest sõnadest severe acute respiratory syndrome, mille eestikeelne tõlge võiks kõlada umbes kui ägedalt kulgev raske hingamisteede infektsiooni sündroom. Siinkohal tuleks tähele panna, et ei kasutata sõna haigus, vaid hoopis sündroom. Sündroomi nimetus on tulnud sellest, et teadlased ja meedikud ei suutnud mitte kohe kindlaks teha haiguse põhjustajat, mispuhul eelistataksegi mõistet sündroom. Pealegi ei leidunud haiguspildis midagi erakordset, tegemist on sageli esinevate alumiste hingamisteede külmetushaigustele iseloomuliku kliinilise pildiga. Ainukeseks omapäraks on see, et haigestumine võib kulgeda ägedamalt ja olla raskema kuluga.
Üllataja
SARS-i peiteperioodiks alates nakatumise momendist loetakse ajavahemikku 27 päeva, isegi kuni 10 päeva. Iseenesest piisav aeg, et istuda näiteks Hongkongis või Torontos lennukisse ja jõuda ümberistumistega Ülemiste lennuväljale või mis tahes maailma punkti. Tehnilise progressi eest 21. sajandil tuleb millegagi ka maksta.
SARS algab tavaliselt palavikuga, kusjuures see palavik on kõrgem kui 38 °C. Lisaks palavikule esineb haigel ka osa järgmistest tunnustest: külmavärinad, isutus, iiveldus, oksendamine, lihasvalud, köha, peavalu, õhupuudus, rögaeritus, öine higistamine, kõhulahtisus, punetav kurk, kõuvalu jne. Loomulikult ei esine kõik need tunnused korraga. Siinkohal võiks lugeja hetkeks peatuda ja meenutada, kas tal on kunagi esinenud samade sümptoomidega haigust. Kindlasti on, kuid keegi pole kunagi diagnoosinud SARS-i. Asi ongi selles, et SARS-i sümptomaatika on mittespetsiifiline. Loetletud sümptoomid, mis kaasnevad hingamisteede kahjustustega, on iseloomulikud paljude mikroorganismide poolt põhjustatud bronhiitidele või kopsupõletikele. Loetlegem siinkohal mõned Eestis iga-aastased sagedasemad põhjustajad: gripiviirus, paragripiviirus, adenoviirus, RS viirus, Chlamydia pneumoniae, Mycoplasma pneumoniae jt. Siit saab teha kaks järeldust. Ühelt poolt on raske ainult kliinilistele tunnustele tuginedes ära tunda SARS-i teiste respiratoorsete nakkuste hulgast, teisalt pole valdav enamik respiratoorsete sümptoomidega haigeid absoluutselt seotud SARS-iga.
Siiski oli meedikutele üllatuseks, et esmapilgul tavaline respiratoorne nakkus põhjustab küllaltki palju suhteliselt raske kuluga vorme, kusjuures osa haigestumistest oli letaalse lõppega.
Põhjused
Esimesed SARS-i sümptoomidega haiged registreeriti Aasia Vaikse ookeani regioonis 2002. aasta novembris. Algul jäi haiguse põhjus ebaselgeks, mistõttu haigust käsitletigi kui sündroomi. Käesoleva aasta märtsis-aprillis jõudsid teadlased järeldusele, et SARS-i põhjustajaks on koroonaviiruste perekonda (Coronaviridae) kuuluv seni tundmatu viirus. Koroonaviirused on ammu tuntud. Tegemist on suhteliselt suurte viirustega, mis põhjustavad inimesel enamasti kerge kuluga haiguse hingamisteedes ja seedekulglas. Vahest on lugejal siinkohal huvitav teada, et erinevalt prokarüootsetest ehk bakterirakkudest ja eukarüootsetest ehk päristuumsetest rakkudest on suure osa viiruste pärilikkusaineks mitte DNA (desoksüribonukleiinhape), vaid hoopis RNA (ribonukleiinhape). Ka koroonaviirus on RNA-genooomne viirus. Seejuures on koroonaviiruste RNA nukleotiidide arvuks umbes 30 000, millega nad on inimpatogeensete RNA-genoomsete viiruste hulgas kõige suuremad. Viirused on nimetuse koroonaviirused saanud oma väljanägemisest. Nimelt on elektronmikroskoobis näha, kuidas nimetatud viiruste välimine ümbris meenutab visuaalselt krooni või halo. Sellest tulenevalt nimetatakse viirust koroonaviiruseks, mis vabas tõlkes võiks tähendada krooniga viirus.
Seni teada olevad koroonaviirused jagunevad kolme suuremasse rühma. Neist esimese ja teise rühma viirused põhjustavad haigusi imetajatel, sealhulgas ka inimesel, samas kui kolmas grupp on lindude haiguste põhjustaja. Seni tuntud koroonaviirused on olnud suhteliselt kitsalt peremeesorganismi-spetsiifilised, mis tähendab, et kui viirus põhjustab haigust kassil, siis ei ole see viirus suuteline nakatama inimese rakke ja vastupidi. Muide, taoline liigispetsiifilisus on viirustele küllaltki omane.
Uus ja äsjaavastatud SARS-i põhjustav viirus, mida teaduskirjanduses märgitakse kui SARS-CoV, erineb aga senituntutest. Erinevus seisneb eeskätt tema primaarstruktuuris ehk RNA nukleotiidses järjestuses. Senised genoomi uuringud, mille käigus on võrreldud SARS-CoV ja teiste koroonaviiruste nukleotiidset esmasjärjestust, viitavad sellele, et SARS-CoV pole seotud mitte ühegi seni tuntud koroonaviirusega. Samas ei saa välistada, et SARS-i põhjustav varinat ei oleks lähedane mõnele seni peamiselt loomade-lindude hulgas levinule, mistõttu tegemist oleks nn viiruse ülehüppega loomadelt-lindudelt inimesele. Asi võib olla lihtsalt selles, et seni ei ole teadus seda veel tundma õppinud.
Viirus on
viirus
Viiruse mõiste ja olemuse selgitamiseks on loodud mitmeid definitsioone. Üks neist kõlab Viirus on viirus. Tegemist on selge tautoloogiaga defineerimisega samaväärse mõiste kaudu. Niiviisi tahetakse aga rõhutada eeskätt seda, et viirus on unikaalne, erinedes prokarüootsetest ehk bakterirakkudest ja ka eukarüootsetest ehk päristuumsetest rakkudest. Viirus ei ole rakk, viirus on struktuur, morfoloogiline ühik. Täpsem mõiste tähistamaks taolist morfoloogilist ühikut on virion, kuid käibekeeles on viirus lihtsam kasutada.
Viiruse defineerimiseks on kasutatud ka lauset, mis avab tema olemus ja ehituse ühekorraga Viirus, see on tükike halbu uudiseid, mis on pakitud valku. Viimasega rõhutatakse, et viiruse puhul on tegemist valgulise struktuuriga, mis sisaldab info kandjana nukleiinhapet kas DNA-d või RNA-d. Enamasti põhjustavad viirused inimestel haigusi, sellest siis ka halvad uudised.
Geneetiline parasiit
Kolmas ja võib-olla et viiruse olemust ehk isegi kõige paremini avav definitsioon kõlab: Viirus, see on parasiit geneetilisel tasemel. Kuidas seda mõista? Asi on selles, et enamik viirusi ei sisalda oma valgulise kesta sees midagi muud kui nukleiinhappeid. Seal leidub ka mõningaid ensüüme, stabiliseerivaid valke, kuid puuduvad ainevahetuslikud ja energeetilised mehhanismid. Ainuke, mis seal on, on DNA või RNA. Ent DNA või RNA on geneetiline kood, teiste sõnadega informatsioon. Viiruse omapäraks on see, et inimese või ka bakteri, taime, imetaja rakku tungides viiruses olev DNA või RNA vabaneb ja integreerub keeruliste mehhanismide kaudu raku genoomiga. Ja nüüd järgneb kõige huvitavam viirusel endal puuduvad metaboolsed rajad nukleiinhapete, valkude ja energia tootmiseks, samas inimese rakus on need mehhanismid olemas. Parasiitlus geneetilisel tasemel tähendabki seda, et viirus allutab raku genoomi ja hakkab raku metaboolseid ja energeetilisi mehhanisme kasutades tootma enese komplekteerimiseks vajalikke komponente. Rakus monteeritakse uued viirusosakesed ja need vabanevad. Tulemuseks on raku täielik hukkumine või funktsiooni ajutine kahjustumine. Rakkude kahjustus ongi see, mis organismi kui terviku tasemel avaldub haigusena.
Sõltuvalt rakkude tüübist ja arvust, kus viiruse paljunemine toimub, erinevad ka haiguspildid. Kui nohuviirus ehk Rhinovirus paljuneb nina limaskesta rakkudes, siis viimaste hävinemine avaldub meil nohuna. Rakkude taastumine tähendab ka nohu lõppu. Rakkude taastumisele eelneb aeg, millal organismi immuunsüsteem saab viiruste paljunemise rakkudes kontrolli alla ja lõpetab selle. Teisalt poliomüeliidi ehk lastehalvatustõve viiruse paljunemine toimub seljaaju närvirakkudes. Rakud hukkuvad, ent kuna närvirakkude taastumist ei toimu, on inimesel tulemuseks lõtv halvatus.
Lisaks bioloogilisele viirusele tunneb inimene veel üht teist viirust arvutiviirust. Tegelikult on arvutiviirus olemuslikult väga täpne mõiste. Arvuti kui raku metafoori nakatumisel saabub arvutisse viirus ja seda mitte DNA/RNA koodina, vaid viiruslike baitidena. Viirus jätab koopia arvutisse, käivitab enda, mis vastab viiruse paljunemisele rakus ehk replikatsioonile, ning paljuneb ja saadab mailboxi kaudu viiruse koopia sõpradele, tuttavatele. Arvutirike vastab raku hukkumisele.
Käte pesemine aitab enam kui mask
SARS-i leviku peamiseks meetodiks peetakse tihedat inimestevahelist kontakti. Mida tähendab tihe kontakt? Tegemist on kontaktiga, mis tekib olmeliselt inimeste vahel, kes elavad ühes leibkonnas, kui meditsiinitöötaja hoolitseb SARS-i haige eest, suudlemisel, ühiste toidunõude kasutamisel, lähedasel vestlusel. Viirus levib eespoolnimetatud tegevuste ajal süljepiiskadega. Samas ei ole senised epidemioloogilised uuringud suutnud tõestada, et SARS levib ka siis, kui istume SARS-i haigega ühes ruumis suhteliselt lühikest aega. Tegemist ei ole väga nakkava haigusega.
Põhimõtteliselt on viiruse levik võimalik ka siis, kui süljepiisake langeb mingile esemele, mida inimene puudutab kätega. Inimesel on nimelt küllaltki alateadvuslik ja harjumuslik komme puudutada oma infitseerunud kätega nägu, suud, näppida nina, hõõruda silmi nii see viirus organismi satub!
Nakkushaiguste puhul määrab nakatumise viis ära ka nakkuse vältimise teed. SARS- i vältimiseks ei ole maailm avastanud midagi uut ja müstilist. Kõige levinum ja ilmselt ka efektiivsem meetod on käte pesemine, aevastamisel ja köhimisel teiste kaaskodanikega arvestamine ehk siis suu katmine käega, taskurätikuga. Kindlasti on TV-st palju nähtud pilti, kus inimesed kannavad Kaug-Idas tänavatel maske. Spetsialistid peavad siiski taolise meetme massilist rakendamist mõttetuks. Mask võib vajalikuks osutuda SARS-i haige eest hoolitsedes, kuid kindlasti mitte igaks juhuks. Huvitav oleks teada, kas oli Hiinas maskikandjate hulgas SARS-i haigestunuid vähem kui mittekandjate hulgas? Ja veel kui maski kanda, siis peab meeles pidama, et maski ei läbi mikroobid vaid siis, kui see on kuiv. Niipea, kui mask märgub, muutub see viirustele ja bakteritele mõlemas suunas läbitavaks. Tõenäoliselt oleks eestlasele parimaks profülaktiliseks meetmeks SARS-i vastu haiguskoldesse mitte kippuda.
SARS-i vastu pole vaktsiini ja ilmselt ei tule seda ka niipea. AIDS-i vaktsiin, mille leiutamiseks on maailm rohkem kui kümne aasta vältel investeerinud tohutuid rahasummasid ja vaimset potentsiaali, on senini leidmata. See fakt on piisavalt kõnekas, näitamaks, kui raske on nüüdisajal vaktsiini leidmine mingi haiguse vastu. Praeguste teadmiste ja kogemuste pagasile tuginedes peame tunnistama, et SARS-i vastase vaktsiini kiire kasutuselevõtt on ülimalt ebatõenäoline.
Iga haigus on ohtlik
Põhimõtteliselt on iga haigus ohtlik, sest alati püsib mingi risk, et haigus kulgeb teatud inimesel teatud asjaolude kokkusattumisel ebasoodsalt. Kokku on SARS-i leitud umbes 30 riigis, suurima haigestumuse on Maailma Terviseorganisatsioon registreerinud Kagu-Aasias Vaikse ookeaniga piirnevates ja neile lähedastes riikides. Tundub siiski, et SARS-i puhul võib teatud määral rääkida ka kui globaalsest meediamullist. Vaadakem arve. Aprilli lõpuks oli maalimas registreeritud umbes 4300 SARS-i haigestumist, kusjuures surnud oli 250 inimest. Praeguseks SARS-i haigestumise tempo raugeb. Äsja, s.o juuni keskpaigas, tuli teade, et olukord normaliseerub ka Hiinas. Enamik SARS-i haigestunuist elab. Järelikult ei ole tegemist väga ohtliku haigusega.
Samas võib küsida, kui palju haigestub inimesi gripiviirusesse ja kui palju neist sureb? Või mõnda teise viirushaigusesse, näiteks HIV nakkusesse? Maailma Terviseorganisatsiooni vastav statistika viitab, et teiste haiguste poolt põhjustatud surmajuhtude arv on absoluutväärtustes oluliselt suurem kui SARS-i oma. Ent SARS on uus ja on loomulik, et inimene tunneb alateadlikku hirmu nähtuse ees, millega tal seni kogemus puudub. Ja kui ajakirjandus veel omakorda kaasa aitab, ongi paanika käes. Meenutagem siinkohal paar aastat tagasi juhtunut, kui USA senaatoritele saadeti ümbrikud valge, antraksi eoseid sisaldava pulbriga. Kohe peale seda tundsid paljud inimesed massimeedia mõjul isegi Eestis, et ka nemad on senaatoritega võrdväärsed, koormates seetõttu päästeametit ja tervisekaitset liftist leitud valget värvi kriidi- ja jahuhunnikutega.
SARS on ohtlik, sest ta kulgeb raskelt ja suremus on suhteliselt kõrge. Samas tuleb tunnistada, et me teame SARS-i kohta juba suhteliselt palju. Hirmu ja ohutunnet tekitab teadmatus. Katk ei ole maailmast likvideeritud, kuid keegi ei räägi katkust enam keskaja kontekstis. Me teame, mis katku tekitab, kuidas see levib, kuidas seda vältida ja ravida. Teadmised on jõud ja tagavad turvatunde. Sama kehtib ka SARS-i kohta. Loodetavasti lähiaastatel see haigus teadmiste kasvust tulenevalt enam tavaajakirjanduse uudisekünnist ei ületa.
Viirushaigust ei saa ravida
SARS-i ei saa ravimitega ravida. Muide, peaaegu mitte ühtegi viirushaigust ei saa ravimitega ravida. Siinkohal tuleks selgitada, mida õigupoolest mõista ravi all. Ravi, see on haigustekitajate ehk viiruste hävitamine. Seni puuduvad ravimid, mille kohta kindlalt saab väita, et nad hävitavad SARS-CoV viiruse. Eelnevad laused ei tähenda, et SARS-i nakatunu sureb. Ka Eestis levinut nohuviirust ei saa aerosoolide, ninatilkade ja salvidega ravi käigus otseselt hävitada, ometi inimesed paranevad. Asi on selles, et inimese immuunsüsteem ise võitleb sinna tunginud viirusega ja hävitab selle, mille tulemusel inimene tervenebki. Taoline strateegia käivitub enamiku viirushaiguste korral. Kahjuks peab ütlema, et nagu SARS-i, nii ka enamiku teiste viirushaiguste raviks puuduvad meditsiinil tänapäeval spetsiifilised ravimid, s.o ravimid, mis surmavad viiruse ja mõjuvad sellega haiguse põhjusele. Selles peitub nende väga suur erinevus bakteritest, mida saab hävitada antibiootikumidega. Kuid mitte ükski antibiootikum ei toimi mitte kunagi viirustesse.
Samas, kui meil on nohu ja me ostame apteegist nohurohtu, siis viimane toimib. Põhjus on selles, et taoliste ravimitega me ei likvideeri viirust, niisiis haiguse põhjust, vaid toimime organismi mingile funktsioonile. Antud juhul soodustame nina limaskesta veresoonte kokkutõmmet. Sellega vähendame vedelike läbitungimist soontest, mistõttu ka nohu taandub ja subjektiivselt saavutame raviefekti. Analoogne on ka ravi SARS-i ja paljude teiste viirushaiguste korral. Ravi käigus püütakse toetada organismi üht või teist funktsiooni, selleks et organismi immuunsüsteem ise saaks viirusnakkusega hakkama.
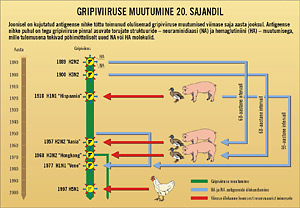
Gripiviiruse muutumine 20 sajandil
Gripiviiruse (virioni) genoomiks on üheahelaline RNA molekul. Selle genoomi omapäraks on asjaolu, et tegemist ei ole ühe tervikliku lineaarse RNA ahelaga, vaid gripiviiruse genoom on segmenteeritud kaheksaks eraldiseisvaks RNA lõiguks. Niisiis iga tervikliku gripiviiruse valgulise kesta ehk kapsiidi sees peitub kaheksa RNA segmenti (joonisel on need toodud eri pikkusega joontena). Gripiviiruse pinnal moodustuvad omapärased torujad struktuurid, mille abil virion kinnitub raku pinnale. Ühe struktuuri nimeks on neuraminidaas (NA), teise nimeks aga hemaglutiniin (HA). NA ja HA sünteesi eest vastutavad geenid, mis paiknevad erinevates genoomi segmentides (joonisel toodud punase ja sinise värviga).
Gripiviiruse omapäraks on pidev muutumine. Need muutused leiavad aset eeskätt NA ja HA molekulides, muutuste põhjuseks on mutatsioonid RNA primaarjärjestuses. Taolisi muutusi kutsutakse antigeenseks triiviks. Just see antigeenne triiv on põhjuseks, miks iga järgneva aasta gripiviirus on veidi erinev eelmise aasta omast ja miks me igal aastal vajame uut gripivastast vaktsiini.
Lisaks antigeensele triivile on olemas ka antigeenne nihe. Tegemist on hoopis tõsisema nähtusega kui triiv muutus on ulatuslik, põhjuseks põhimõtteliselt uute NA või HA molekulide tekkimine gripiviiruse pinnale. Nimelt tuntakse praeguseks viitteist HA alatüüpi, millistest inimesel on leitud vaid alatüüpe HA1, HA2 ja HA3. Ülejäänud esinevad lindudel ja loomadel. NA üheksast alatüübist on inimesel isoleeritud vaid NA1 ja NA2. Vastavalt NA ja HA alatüüpidele saadakse konkreetse gripiviiruse nn valem: H1N1, H3N2. Kui mingi valemiga gripiviirus ringleb globaalselt pikemat aega ja allub vaid antigeensele triivile, omandab inimpopulatsioon teatud immuunsuse selle viirustüübi vastu. See on põhjuseks, miks gripp ei saavuta väga drastilisi vorme.
Samas võib inimeste hulgas ringleva gripiviiruse tüvedel mõnikord toimuda ka ulatuslik muutus antigeenne nihe. Kuna uue tüübi vastu inimestel immuunsus puudub, saavad niisugusest nihkest alguse drastilised gripi pandeemiad näiteks Hispaania gripp 1918. aastal, mis põhjustas 20 miljoni inimese surma.
Antigeense nihke põhjuseks on nähtus, mida kutsutakse geneetiliseks reassortatsiooniks. Nimelt võivad inimese gripi teatud tüvedega nakatuda ka paljud loomad ja linnud, eriti veelinnud. Eeskätt põrsad on sellised loomad, kes võivad üheaegselt saada viiruse nii inimeselt kui ka lindude hulgas ringlevate tüvede hulgast. Samaaegse nakkuse korral võib juhtuda nii, et teatud defektiga viirustesse pakitakse vale, lindudelt pärinev HA või NA genoomisegment. Tulemuseks on täiesti uue antigeense valemiga gripiviirus. Näiteks Hongkongis tekkis 1997 uus gripiviiruse tüvi H5N1. Taolise tüve aluseks oli ilmselt Vene gripp valemiga H1N1, milles normaalse H1 molekuli asemele asus geneetilise reassortatsiooni tulemusena lindudelt pärit H5. Nakkuse allikaks inimesele olid kodulinnud.
Geenide segunemine ehk reassortatsioon peaks tänapäevaste teadmiste põhjal toimuma peamiselt põrsaste organismis. Samas on gripiviiruse reservuaariks sageli linnud, eeskätt pardid, kes võivad teatud tüve säilitada aastakümneid. Joonisel on näidatud, kuidas tänapäevaste vaadete kohaselt teatud gripiviirused on veelindudes kui reservuaaris säilinud 59 ja 68 aastat.
TÕNIS KARKI (1963) on meditsiinidoktor, Tartu Ülikooli Mikrobioloogia Instituudi dotsent.
|